Soolestiku mikrofloora seos naha tervisega

Järjest enam saadakse teadlikuks seedeelundkonna tervise mõjust naha tervisele. Esialgu võib tunduda uskumatuna ja isegi naljakas, et naha ja seedeelundkonna tervise vahel võiks olla seoseid, kuid juba enam kui 70 aastat tagasi rääkisid dermatoloogid John H. Stokes ja Donald M. Pillsbury seedeelundkonna tervise seostest teatud nahaprobleemidega, nt aknega. Kui mõelda keha kui terviku peale, siis on see täiesti loogiline. Vaatleme lähemalt, kuidas naha tervis ja soolestiku seisund, täpsemalt soolestiku mikrofloora, omavahel seotud on.
Inimese mikrofloora paikneb peamiselt soolestikus, aga ka nahas ning hingamis- ja kuse-suguteedes. Mikrofloora koosseis sõltub selle asukohast.
Uuringud, mis viitavad seostele naha tervise ja soolestiku seisundi vahel
Näiteks on leitud, et bakterite ülekasvu peensooles esineb 10 korda rohkem neil, kes kannatavad Acne rosacea all (näo punetamine, laienenud kapillaarid ja ägenemisperioodil punased või isegi mädased vistrikud), ning bakterite ülekasvu likvideerimine leevendab oluliselt ka nahaprobleemi.1 Ka tsöliaakiahaigetel esineb teistest rohkem nahaprobleeme – neil on suurem tõenäosus alopeetsia ehk juuste kadumise ja vitiliigo ehk laikpigmendituse tekkeks, ning umbes veerandil neist esineb villidena väljenduvat nahahaigust dermatitis herpetiformis.2
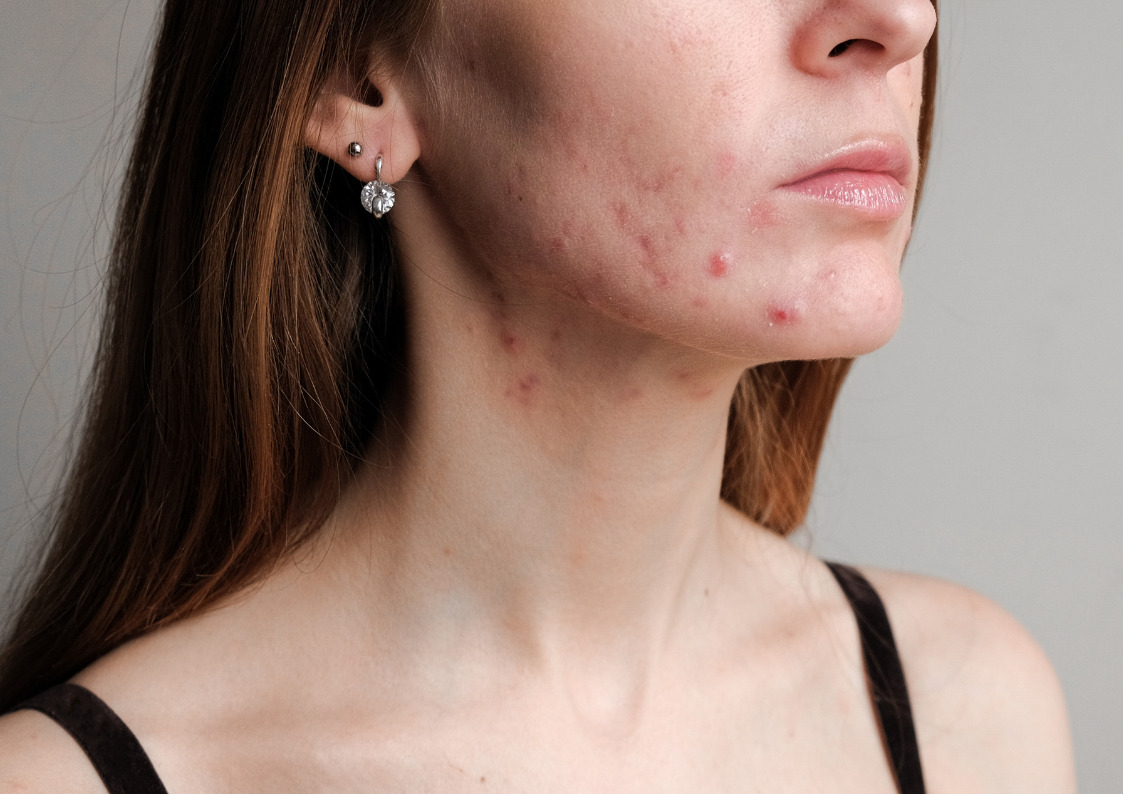
Nahaprobleeme seostatakse ka sooleseina läbilaskvusega, mille tagajärjel võib tekkida nii lokaalne kui ka süsteemne põletik. Sellele viitab näiteks uuring, kus leiti aknega inimeste veres teistega võrreldes rohkem halbadest bakteritest (E.coli) pärit endotoksiine ehk kehasiseselt tekkivaid toksiine, ning nad olid selle suhtes ka suurema reaktiivsusega. Kontrollgrupis ei reageerinud keegi nendele toksiinidele, küll aga reageerisid 65% aknega uuritavatest.3
Naha ja soolestiku mikrofloora seostest rääkides tuleb mainida ainet P, mille näol on tegemist nii soolestiku, aju kui ka naha poolt toodetava neuropeptiidiga. Ainet P seostatakse põletike ja valudega, sellel on ka oluline roll teatavates nahahaigustes. Tasakaalust väljas mikrofloora soodustab selle aine tootmist nii soolestikus kui nahas, ning selle vastu võivad aidata probiootikumid.4
Nii aknediagnoosiga6 kui ka seborroilise dermatiidiga7 inimestel on täheldatud soolestiku mikroflooras olulisi muutusi. Selle seose taga võib olla asjaolu, et soolestiku mikrofloora seisund mõjutab lipiidide ainevahetust kudedes ning võib mõjutada ka rasu eritamist ja selle rasvhappelist koostist.5
On arvukalt uuringud, mis on kinnitanud seoseid probiootikumide manustamise ja naha tervise paranemise vahel. Näiteks juba aastal 1961 märkas arst Robert Siver, et 300 aknega patsiendi seast, kes said probiootikume, paranes seisund 80 protsendil.7 Ka hiljem on rohkesti tähelepanekuid, et probiootikumide manustamine lisanditena või fermenteeritud piimatoodetena on aidanud aknest paraneda.8,9
Kuid probiootikumid ei ole aidanud vaid aknega patsiente, abi on saadud ka atoopilise dermatiidi puhul.10. Näiteks ühes uuringus, kus osales 454 ema koos imikuga, võtsid pooled emad raseduse viimasel trimestril igapäevaselt 10 miljardit probiootilist bakterit LAB4 ja seejärel andsid sama probiootikumi pulbrina oma vastsündinutele 6 kuu kestel pärast sündi. Nende emade lastel, kes said LAB4 probiootikumi, oli allergilise ekseemi kujunemise tõenäosus 57% väiksem, ning allergilise reaktsiooni kujunemine levinud allergeenidele, sh õietolm, lehmapiim, munad ja majatolmulestad, 44% väiksem.11 Probiootikumide tarvitamise positiivne mõju nahaprobleemide puhul võib tuleneda ka sellest, et need vähendavad üldiseid põletiku- ja oksüdatiivse stressi näitajaid.12,13,14
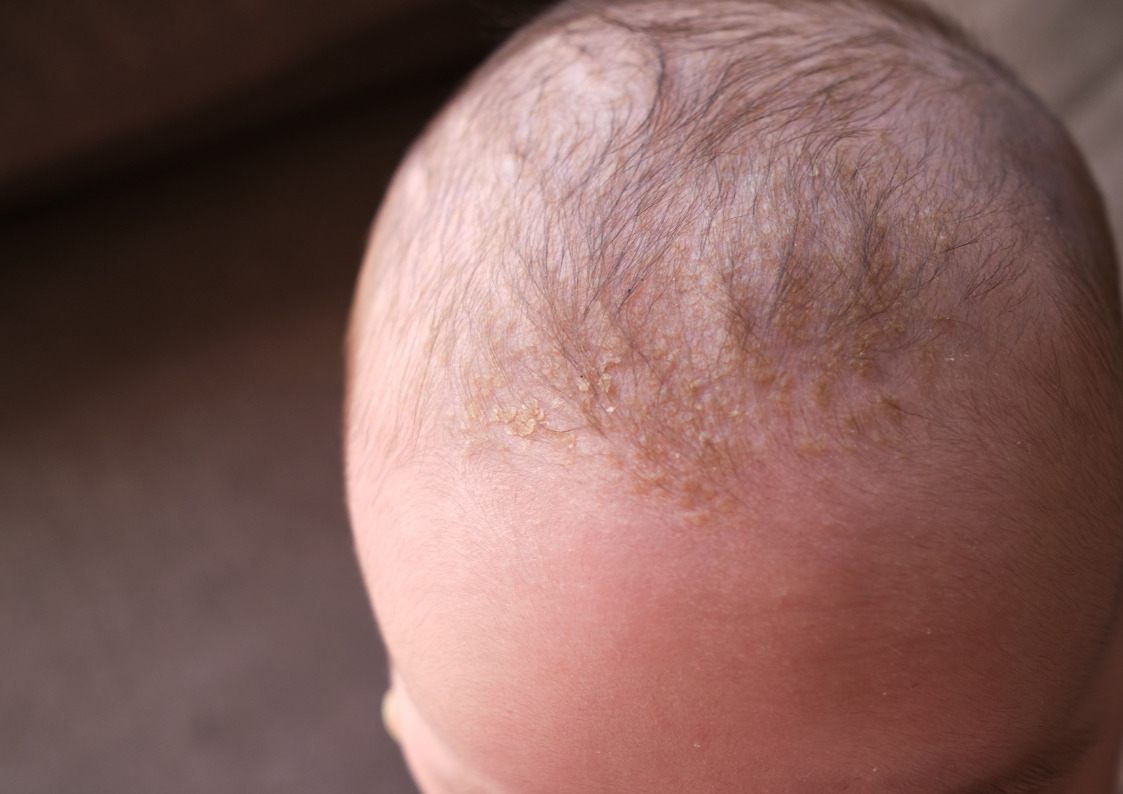
Ka psoriaasi puhul on alust arvata, et oma osa selles mängib soolestiku mikrofloora tasakaalutus, sest uuringutes on leitud seoseid kandidaseene ülekasvuga soolestikus.15 Ning naha- ja sooleprobleemide seostest rääkides väärib tähelepanu avastus, et teatav ravim, mis aitab psoriaasihaigeid, ravib ka põletikulist soolehaigust nimetusega Crohni tõbi.6
Kokkuvõte
Naha tervise seisukohast on oluline hoida oma mikrofloora tasakaalus tervisliku kiudaineterikka toitumise ning fermenteeritud toiduainete pideva tarbimisega. Nahaprobleemide olemasolul on kindlasti tarvis toitumisspetsialistil lasta üle vaadata oma toitumine ning vajadusel tarbida tema poolt soovitatud toidulisandeid, sh probiootikume.
Kasutatud allikad:
1. Parodi, A., et al. (2008). Small intestinal bacterial overgrowth in rosacea: clinical effectiveness of its eradication. Clin Gastroenterol Hepatol, 6(7), 759-64.
2. Saarialho-Kere, U. (2004). The gut-skin axis. J Pediatr Gastroenterol Nutr, 39(Suppl 3). S734-5.
3. Juhlin, L., Michaëlsson, G. (1983). Fibrin microclot formation in patients with acne. Acta Derm Venereo, 63(6), 538-40.
4. Gueniche, A., et al. (2010). Lactobacillus paracasei CNCM I-2116 (ST11) inhibits substance P-induced skin inflammation and accelerates skin barrier function recovery in vitro. Eur J Dermatol, 20(6), 731.
5. Bowe, W. P., Logan, A. C. (2011). Acne vulgaris, probiotics and the gut-brain-skin axis – back to the future? Gut Pathog, 3, 1.
6. Volkova, L. A., Khalif, I. L., Kabanova, I. N. (2001). Impact of the impaired intestinal microflora on the course of acne vulgaris. Klin Med (Mosk), 79(6), 39-41.
7. Zhang, H., Yu, L., Yi, M., Li, K. (1999). Quantitative studies on normal flora of seborrhoeic dermatitis. Chin J Dermatol, 32, 399-400.
8. Marchetti, F., Capizzi, R., Tulli, A. (1987). Efficacy of regulators of the intestinal bacterial flora in the therapy of acne vulgaris. Clin Ter, 122(5), 339-43.
9. Kim, J., et al. (2010). Dietary effect of lactoferrin-enriched fermented milk on skin surface lipid and clinical improvement of acne vulgaris. Nutrition, 26(9), 902-9.
10. Pelucchi, C., et al. (2012). Probiotics supplementation during pregnancy or infancy for the prevention of atopic dermatitis: a meta-analysis. Epidemiology, 23(3), 402-14.
11. Allen, S. J., et al. (2012). Probiotics and atopic eczema: a double-blind randomised controlled trial. Arch Dis Child, 97, A2.
12. Naruszewicz, M., et al. (2002). Effect of Lactobacillus plantarum 299v on cardiovascular disease risk factors in smoker. Am J Clin Nutr, 76(6), 1249-55.
13. Hacini-Rachinel, F., et al. (2009). Oral probiotic control skin inflammation by acting on both effector and regulatory T cells. PLoS One, 4(3), e4903.
14. Hacini-Rachinel, F., et al. (2009). Oral probiotic control skin inflammation by acting on both effector and regulatory T cells. PLoS One, 4(3).
15. Waldman, A., Gilhar, A., Duek, L. (2001). Berdicevsky IIncidence of Candida in psoriasis–a study on the fungal flora of psoriatic patients. Mycoses, 44(3-4), 77-81.